W obliczu rosnącej liczby zachorowań na cukrzycę i inne zaburzenia metaboliczne, zrozumienie roli diabetologa staje się kluczowe dla każdego, kto dba o swoje zdrowie. Ten artykuł ma za zadanie kompleksowo wyjaśnić, kim jest diabetolog, czym dokładnie się zajmuje, jakie objawy powinny skłonić do wizyty oraz jak wygląda proces diagnozy i leczenia. Moim celem jest dostarczenie Państwu wyczerpującego przewodnika, który pomoże rozwiać wszelkie wątpliwości i przygotować się na ewentualną konsultację.
Diabetolog kluczowy specjalista w walce z cukrzycą i zaburzeniami metabolicznymi.
- Diabetolog to lekarz specjalizujący się w diagnostyce, leczeniu i profilaktyce cukrzycy oraz innych zaburzeń gospodarki węglowodanowej.
- Zajmuje się wszystkimi typami cukrzycy (typu 1, 2, ciążową) oraz stanami przedcukrzycowymi i insulinoopornością.
- Wizyta u diabetologa jest wskazana, gdy wyniki badań krwi wykazują nieprawidłowy poziom glukozy lub pojawiają się niepokojące objawy, takie jak wzmożone pragnienie czy przewlekłe zmęczenie.
- Leczenie jest kompleksowe i obejmuje farmakoterapię, edukację pacjenta, modyfikację diety i stylu życia, a także monitorowanie i zapobieganie powikłaniom.
- Aby skorzystać z wizyty na NFZ, potrzebne jest skierowanie od lekarza POZ, natomiast wizyty prywatne są szybsze, lecz płatne.

Diabetolog kluczowy specjalista w obliczu wyzwań współczesności
Diabetolog to lekarz, którego specjalizacja koncentruje się na profilaktyce, diagnostyce i leczeniu cukrzycy oraz innych chorób metabolicznych związanych z zaburzeniami gospodarki węglowodanowej. W mojej praktyce widzę, jak niezwykle ważna jest jego rola w dzisiejszym świecie, gdzie cukrzyca staje się coraz powszechniejsza. Praca diabetologa nie ogranicza się wyłącznie do przepisywania leków. Obejmuje ona również szeroko zakrojoną edukację pacjenta w zakresie prawidłowej diety, aktywności fizycznej, samokontroli glikemii oraz obsługi nowoczesnych urządzeń, takich jak glukometry czy pompy insulinowe. To właśnie to holistyczne podejście pozwala pacjentom skutecznie zarządzać chorobą i prowadzić pełnowartościowe życie.
Cukrzyca jako cicha epidemia XXI wieku w Polsce: Zrozumienie skali problemu
Cukrzyca jest dzisiaj uznawana za niezakaźną epidemię XXI wieku, a jej skala w Polsce jest naprawdę alarmująca. Według danych GUS, w 2022 roku aż 3,1 miliona chorych na cukrzycę skorzystało ze świadczeń publicznej służby zdrowia. Szacuje się, że łącznie na cukrzycę choruje około 3 miliony Polaków, a co gorsza, dodatkowe 5 milionów osób ma stan przedcukrzycowy, często nie zdając sobie z tego sprawy. Prognozy są jeszcze bardziej niepokojące do 2030 roku liczba chorych w Polsce może wzrosnąć do 4,2 miliona. Warto zaznaczyć, że cukrzyca typu 2 stanowi około 90% wszystkich przypadków, co podkreśla znaczenie profilaktyki i wczesnej interwencji.Diabetolog Twój przewodnik w świecie gospodarki cukrowej
Dla wielu pacjentów diagnoza cukrzycy jest szokiem, a zrozumienie wszystkich aspektów choroby może być przytłaczające. Właśnie dlatego rola diabetologa jako przewodnika jest nieoceniona. To on pomaga pacjentom nawigować w świecie gospodarki cukrowej, tłumacząc zawiłości diety, ucząc, jak ważny jest odpowiedni styl życia i jak skutecznie wprowadzać zmiany. Wspiera w samokontroli glikemii, pokazując, jak prawidłowo używać glukometru i interpretować wyniki. Diabetolog to nie tylko lekarz, ale często także edukator i motywator, który pomaga pacjentom odzyskać kontrolę nad swoim zdrowiem.
Czym diabetolog różni się od endokrynologa i lekarza rodzinnego?
Często spotykam się z pytaniem o różnice między diabetologiem, endokrynologiem a lekarzem rodzinnym. Lekarz rodzinny to pierwszy punkt kontaktu, który zajmuje się ogólną opieką zdrowotną i może zlecić wstępne badania, a w razie potrzeby wystawi skierowanie do specjalisty. Endokrynolog natomiast specjalizuje się w chorobach układu dokrewnego, czyli gruczołów wydzielania wewnętrznego i hormonów, takich jak tarczyca, nadnercza czy przysadka mózgowa. Diabetolog, choć również zajmuje się hormonami (insulina, glukagon), koncentruje się wyłącznie na zaburzeniach gospodarki węglowodanowej, czyli cukrzycy i stanach z nią związanych, takich jak insulinooporność czy stan przedcukrzycowy. To właśnie ta precyzyjna specjalizacja pozwala mu na dogłębną wiedzę i doświadczenie w tej konkretnej dziedzinie.
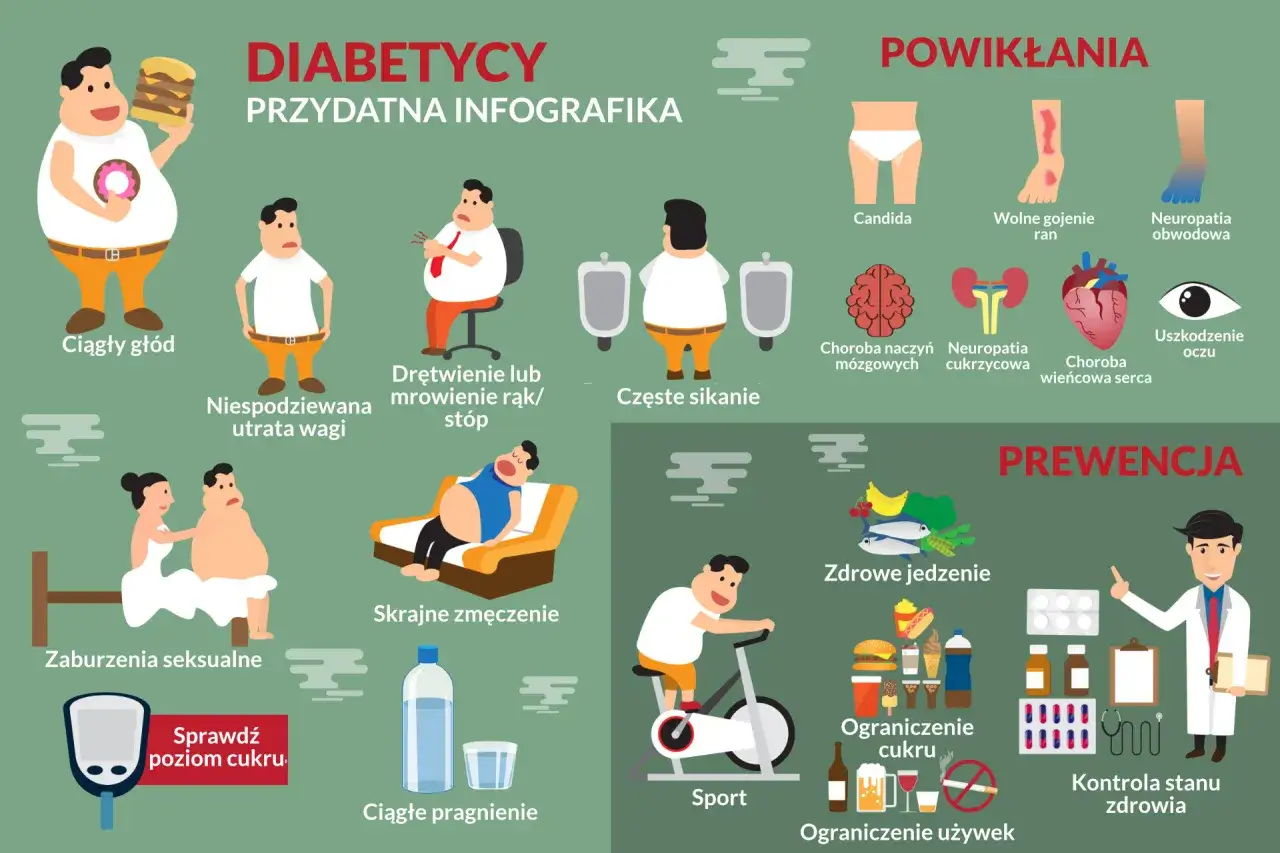
Niepokojące sygnały: Kiedy powinieneś pomyśleć o wizycie u diabetologa?
Kluczowym momentem, który powinien skłonić do wizyty u diabetologa, są nieprawidłowe wyniki badań krwi, zwłaszcza te dotyczące poziomu glukozy. Jeśli badania laboratoryjne wykazują, że poziom glukozy na czczo jest podwyższony, to sygnał, którego absolutnie nie wolno ignorować. Jednak cukrzyca często daje o sobie znać również poprzez subtelne, ale uporczywe objawy, które wiele osób bagatelizuje lub przypisuje innym przyczynom. Zawsze podkreślam moim pacjentom, że wczesne rozpoznanie ma fundamentalne znaczenie dla skuteczności leczenia i zapobiegania powikłaniom.
Subtelne objawy, których nie wolno ignorować (zmęczenie, pragnienie, częste infekcje)
Warto zwrócić uwagę na następujące sygnały, które mogą wskazywać na problemy z gospodarką cukrową:
- Wzmożone pragnienie i suchość w ustach: Organizm próbuje pozbyć się nadmiaru cukru z moczem, co prowadzi do odwodnienia.
- Częste oddawanie moczu (wielomocz): Jest to bezpośrednia konsekwencja wzmożonego pragnienia i próby wydalenia glukozy.
- Niezamierzona utrata masy ciała mimo dobrego apetytu: Mimo że jemy normalnie, organizm nie jest w stanie efektywnie wykorzystywać glukozy jako źródła energii, co prowadzi do spalania tkanki tłuszczowej i mięśniowej.
- Przewlekłe zmęczenie, osłabienie i senność: Komórki nie otrzymują wystarczającej ilości energii, co objawia się ciągłym brakiem sił.
- Trudno gojące się rany i częste infekcje skórne: Wysoki poziom cukru we krwi sprzyja rozwojowi bakterii i osłabia układ odpornościowy.
- Zaburzenia widzenia (niewyraźne widzenie): Fluktuacje poziomu glukozy mogą wpływać na soczewkę oka, powodując przejściowe problemy ze wzrokiem.
- Nagłe napady głodu: Mimo wysokiego poziomu glukozy we krwi, komórki odczuwają "głód", co prowadzi do częstych napadów apetytu.
Alarmujące wyniki badań krwi: Jak interpretować poziom glukozy?
Najważniejszym wskaźnikiem jest poziom glukozy we krwi na czczo. Jeśli wynik wynosi powyżej 99 mg/dl (5,5 mmol/l), jest to sygnał do dalszej diagnostyki. Wartości między 100 a 125 mg/dl (5,6-6,9 mmol/l) wskazują na stan przedcukrzycowy, natomiast wynik równy lub powyżej 126 mg/dl (7,0 mmol/l) w dwukrotnym pomiarze może świadczyć o cukrzycy. Diabetolog może zlecić również inne badania, takie jak hemoglobina glikowana (HbA1c), która odzwierciedla średni poziom glukozy z ostatnich 2-3 miesięcy, oraz doustny test obciążenia glukozą (OGTT), który pozwala ocenić, jak organizm radzi sobie z metabolizowaniem cukru po jego spożyciu.
Grupy ryzyka: Kto powinien regularnie kontrolować poziom cukru?
Niektóre osoby są bardziej narażone na rozwój cukrzycy i powinny regularnie kontrolować poziom cukru we krwi. W mojej opinii, do najważniejszych grup ryzyka należą:
- Osoby z historią cukrzycy w rodzinie (rodzice, rodzeństwo).
- Osoby z nadwagą lub otyłością, zwłaszcza z otyłością brzuszną.
- Osoby prowadzące siedzący tryb życia, z niską aktywnością fizyczną.
- Kobiety, które przebyły cukrzycę ciążową.
- Osoby z nadciśnieniem tętniczym.
- Osoby z zaburzeniami lipidowymi (wysoki cholesterol, trójglicerydy).
- Kobiety z zespołem policystycznych jajników (PCOS).
- Osoby powyżej 45. roku życia (ryzyko wzrasta z wiekiem).
Diagnoza i leczenie: Choroby, którymi zajmuje się diabetolog
Diabetolog zajmuje się niezwykle szerokim spektrum chorób, których wspólnym mianownikiem są zaburzenia gospodarki węglowodanowej. W mojej praktyce diagnozuję i leczę wszystkie typy cukrzycy od najczęściej występującej cukrzycy typu 2, przez autoimmunologiczną cukrzycę typu 1, po specyficzną cukrzycę ciążową. Ponadto, kluczowym obszarem mojej pracy jest wczesne rozpoznawanie i interwencja w stanach poprzedzających cukrzycę, takich jak insulinooporność i stan przedcukrzycowy, które, odpowiednio zarządzane, mogą zapobiec rozwojowi pełnoobjawowej choroby.
Cukrzyca typu 2: Najczęstszy przeciwnik i strategie walki
Cukrzyca typu 2 to zdecydowanie najczęstsza postać choroby, stanowiąca około 90% wszystkich przypadków. Charakteryzuje się opornością komórek na insulinę (insulinooporność) oraz stopniowym spadkiem wydzielania insuliny przez trzustkę. Strategie walki z cukrzycą typu 2 są kompleksowe i zazwyczaj rozpoczynają się od modyfikacji stylu życia. Obejmuje to przede wszystkim indywidualnie dobraną dietę, bogatą w warzywa i błonnik, oraz regularną aktywność fizyczną. Często konieczne jest również włączenie farmakoterapii początkowo leków doustnych, a w późniejszych etapach choroby, u niektórych pacjentów, także insuliny. Kluczem jest tu indywidualne podejście do każdego pacjenta.
Cukrzyca typu 1: Gdy organizm atakuje sam siebie rola diabetologa w terapii
Cukrzyca typu 1 to choroba autoimmunologiczna, w której układ odpornościowy organizmu niszczy komórki beta trzustki odpowiedzialne za produkcję insuliny. W efekcie organizm całkowicie traci zdolność do jej wytwarzania. W przeciwieństwie do cukrzycy typu 2, w tym przypadku insulinoterapia jest absolutnie niezbędna od samego początku. Moja rola jako diabetologa polega na precyzyjnym dopasowaniu dawek insuliny, edukacji pacjenta w zakresie jej podawania, monitorowania poziomu glukozy oraz nauce, jak radzić sobie z codziennymi wyzwaniami, takimi jak posiłki czy wysiłek fizyczny. To choroba wymagająca stałego nadzoru i ścisłej współpracy z pacjentem.
Cukrzyca ciążowa: Jak zapewnić bezpieczeństwo mamie i dziecku?
Cukrzyca ciążowa to specyficzny rodzaj cukrzycy, który rozwija się u kobiet w ciąży, zazwyczaj w drugim lub trzecim trymestrze, i ustępuje po porodzie. Niestety, nieleczona może prowadzić do poważnych powikłań zarówno dla matki (np. nadciśnienie indukowane ciążą, stan przedrzucawkowy), jak i dla dziecka (np. makrosomia, czyli zbyt duża masa urodzeniowa, hipoglikemia po porodzie, zwiększone ryzyko cukrzycy typu 2 w przyszłości). Rola diabetologa jest tu kluczowa polega na szybkim zdiagnozowaniu, ścisłym monitorowaniu poziomu glukozy, wprowadzeniu odpowiedniej diety i aktywności fizycznej, a w razie potrzeby włączeniu insulinoterapii. Moim priorytetem jest zapewnienie bezpieczeństwa zarówno mamie, jak i rozwijającemu się dziecku.
Stan przedcukrzycowy i insulinooporność: Czy można zatrzymać rozwój choroby?
Stan przedcukrzycowy i insulinooporność to sygnały ostrzegawcze, których nie wolno lekceważyć. Stan przedcukrzycowy oznacza, że poziom glukozy we krwi jest wyższy niż normalnie, ale jeszcze nie na tyle wysoki, by zdiagnozować cukrzycę. Insulinooporność to stan, w którym komórki organizmu stają się mniej wrażliwe na działanie insuliny. Dobra wiadomość jest taka, że w obu tych przypadkach można zatrzymać, a nawet cofnąć progresję choroby! Kluczowe są tu intensywne zmiany w stylu życia: redukcja masy ciała, zwiększenie aktywności fizycznej i wprowadzenie zdrowej, zbilansowanej diety. Wczesna interwencja pod okiem diabetologa jest niezwykle skuteczna i pozwala uniknąć rozwoju pełnoobjawowej cukrzycy.Przygotuj się na wizytę: Jak efektywnie wykorzystać czas u diabetologa?
Pierwsza wizyta u diabetologa, a także każda kolejna, to cenny czas, który warto wykorzystać jak najefektywniej. Dobre przygotowanie to podstawa skutecznej diagnostyki i opracowania optymalnego planu leczenia. Jako specjalista, zawsze doceniam, kiedy pacjent przychodzi przygotowany to znacznie ułatwia mi pracę i pozwala na szybsze i dokładniejsze postawienie diagnozy oraz wdrożenie odpowiednich działań.Niezbędne dokumenty i wyniki badań, które musisz ze sobą zabrać
Na pierwszą wizytę u diabetologa, a także na wizyty kontrolne, warto zabrać ze sobą następujące dokumenty i aktualne wyniki badań:
- Dowód osobisty (jeśli wizyta na NFZ).
- Skierowanie od lekarza rodzinnego (jeśli wizyta na NFZ).
- Karta informacyjna leczenia szpitalnego (jeśli pacjent był hospitalizowany z powodu cukrzycy lub powikłań).
- Dzienniczek samokontroli glikemii (jeśli pacjent już mierzy cukier z notatkami o posiłkach, aktywności fizycznej, dawkach leków).
-
Aktualne wyniki badań laboratoryjnych, w tym:
- Morfologia krwi.
- Poziom glukozy na czczo.
- Profil lipidowy (cholesterol całkowity, HDL, LDL, trójglicerydy).
- Badanie ogólne moczu.
- Hemoglobina glikowana (HbA1c).
- Kreatynina i eGFR (ocena funkcji nerek).
- Próby wątrobowe (ALT, AST).
- Lista przyjmowanych leków (również tych bez recepty i suplementów).
Szczegółowy wywiad lekarski: O co zapyta Cię specjalista?
Podczas wizyty diabetolog przeprowadzi szczegółowy wywiad medyczny. Będzie pytał o Twoje objawy (kiedy się pojawiły, jak są nasilone), historię chorób w rodzinie (czy ktoś chorował na cukrzycę), Twój styl życia (aktywność fizyczna, palenie papierosów, spożycie alkoholu) oraz nawyki żywieniowe. Zapyta również o inne schorzenia, na które cierpisz, i przyjmowane leki. Moim celem jest zebranie jak najpełniejszego obrazu Twojego zdrowia, aby móc postawić trafną diagnozę i zaplanować skuteczne leczenie.
Badanie fizykalne i plan diagnostyczny: Czego możesz się spodziewać w gabinecie?
Po wywiadzie lekarz przeprowadzi badanie fizykalne. Zmierzy ciśnienie tętnicze, wagę i wzrost, aby obliczyć wskaźnik masy ciała (BMI). Może również ocenić stan skóry, stóp, a także wykonać podstawowe badanie neurologiczne. Na podstawie zebranych informacji i wyników badań, diabetolog może zlecić dodatkowe testy, takie jak wspomniany wcześniej doustny test obciążenia glukozą (OGTT), aby potwierdzić diagnozę lub ocenić stopień zaawansowania choroby. Uważam, że każdy element tego procesu jest ważny dla kompleksowej oceny stanu zdrowia.
Jakie pytania warto zadać diabetologowi, by lepiej zrozumieć swój stan zdrowia?
Aktywny udział pacjenta w procesie leczenia jest niezwykle ważny. Nie wahaj się zadawać pytań! Oto kategorie pytań, które warto przygotować:
-
Dotyczące diagnozy:
- Jaki mam typ cukrzycy/stan przedcukrzycowy?
- Jakie są moje aktualne wyniki badań i co one oznaczają?
- Czy są jakieś czynniki, które przyczyniły się do rozwoju choroby?
-
Dotyczące leczenia:
- Jaki jest mój indywidualny plan leczenia?
- Jakie leki będę przyjmować i jakie są ich potencjalne skutki uboczne?
- Jak często powinienem mierzyć poziom cukru i jakie wartości są dla mnie optymalne?
- Jakie zmiany w diecie i aktywności fizycznej są dla mnie najważniejsze?
-
Dotyczące powikłań i profilaktyki:
- Jakie są potencjalne powikłania mojej choroby?
- Jak mogę zapobiegać powikłaniom?
- Jak często powinienem wykonywać badania kontrolne (np. oczu, nerek)?
-
Dotyczące codziennego życia:
- Jak choroba wpłynie na moje codzienne życie, pracę, podróże?
- Gdzie mogę szukać dodatkowego wsparcia (grupy wsparcia, edukatorzy)?
Kompleksowe leczenie cukrzycy: Od diety po nowoczesne terapie
Leczenie cukrzycy to proces, który wykracza daleko poza samo przyjmowanie leków. W mojej praktyce zawsze podkreślam, że jest to podejście kompleksowe, które wymaga zaangażowania pacjenta i współpracy z całym zespołem medycznym. Celem nie jest tylko obniżenie poziomu cukru, ale przede wszystkim poprawa jakości życia, zapobieganie powikłaniom i umożliwienie pacjentowi prowadzenia normalnego, aktywnego życia.
Fundament terapii: Indywidualnie dobrana dieta i aktywność fizyczna
Niezależnie od typu cukrzycy, indywidualnie dobrana dieta i regularna aktywność fizyczna stanowią fundament terapii. Nie ma jednej "cudownej" diety dla wszystkich każdy pacjent wymaga spersonalizowanego planu, uwzględniającego jego preferencje, styl życia i inne schorzenia. Diabetolog, często we współpracy z dietetykiem, pomaga w opracowaniu planu żywieniowego, który stabilizuje poziom glukozy, wspiera kontrolę masy ciała i dostarcza niezbędnych składników odżywczych. Podobnie jest z aktywnością fizyczną regularny ruch, dostosowany do możliwości pacjenta, znacząco poprawia wrażliwość na insulinę i ogólne samopoczucie. To są często najtrudniejsze, ale i najbardziej satysfakcjonujące zmiany do wprowadzenia.
Nowoczesna farmakoterapia: Od leków doustnych po zaawansowane terapie insulinowe
Współczesna diabetologia oferuje szeroki wachlarz opcji farmakologicznych. W przypadku cukrzycy typu 2 często zaczynamy od leków doustnych, które poprawiają wrażliwość na insulinę, zmniejszają produkcję glukozy w wątrobie lub zwiększają wydzielanie insuliny. Mamy do dyspozycji również innowacyjne leki, takie jak agoniści receptora GLP-1 czy inhibitory SGLT2, które nie tylko obniżają poziom cukru, ale także mają korzystny wpływ na serce i nerki, a także wspierają redukcję masy ciała. W cukrzycy typu 1, a także w zaawansowanej cukrzycy typu 2, niezbędna jest insulinoterapia. Dzięki nowoczesnym insulinom i systemom podawania (peny, pompy insulinowe), leczenie jest coraz bardziej elastyczne i dostosowane do indywidualnych potrzeb pacjenta.
Edukacja jako klucz do sukcesu: Jak nauczyć się żyć z cukrzycą na co dzień?
Moim zdaniem, edukacja terapeutyczna pacjenta jest absolutnie kluczowa dla sukcesu w leczeniu cukrzycy. To nie tylko przekazywanie wiedzy, ale przede wszystkim nauka praktycznych umiejętności, które pozwalają pacjentowi samodzielnie zarządzać chorobą w codziennym życiu. Uczę, jak rozpoznawać objawy hipo- i hiperglikemii, jak reagować w sytuacjach awaryjnych, jak dostosowywać dawki insuliny do posiłków i aktywności fizycznej. Wiedza i zrozumienie choroby dają pacjentowi poczucie kontroli i pewności siebie, co jest nieocenione.
Samokontrola w praktyce: Obsługa glukometru i interpretacja wyników
Samokontrola, czyli regularne mierzenie poziomu glukozy we krwi za pomocą glukometru, to podstawa skutecznego zarządzania cukrzycą. Podczas wizyt uczę pacjentów, jak prawidłowo obsługiwać glukometr, jak często wykonywać pomiary i, co najważniejsze, jak interpretować uzyskane wyniki. To nie tylko liczby to cenne informacje, które pozwalają ocenić skuteczność leczenia, wpływ diety i aktywności fizycznej, a także wykryć nieprawidłowości. Dzięki temu pacjent może świadomie podejmować decyzje dotyczące swojego zdrowia i współpracować z diabetologiem w modyfikacji planu leczenia.
Unikaj powikłań: Jak diabetolog chroni Twoje zdrowie?
Jednym z najważniejszych aspektów mojej pracy jako diabetologa jest zapobieganie i wczesne wykrywanie powikłań cukrzycy. Niekontrolowana cukrzyca, utrzymująca się przez długi czas, może prowadzić do poważnych uszkodzeń wielu narządów i układów w organizmie. Moim zadaniem jest nie tylko leczenie samej cukrzycy, ale także aktywne monitorowanie zdrowia pacjenta, aby chronić go przed tymi długoterminowymi konsekwencjami i zapewnić mu jak najlepszą jakość życia.
Ochrona narządów krytycznych: Serce, nerki i oczy pod specjalnym nadzorem
Cukrzyca szczególnie zagraża trzem kluczowym narządom: sercu, nerkom i oczom. Dlatego w mojej praktyce dużą wagę przykładam do ich regularnego monitorowania. Diabetolog ocenia ryzyko chorób sercowo-naczyniowych (zawał serca, udar mózgu), kontrolując ciśnienie krwi, profil lipidowy i zalecając odpowiednie badania. W przypadku nerek, monitoruję ich funkcję poprzez badania kreatyniny i eGFR, a także badanie moczu w kierunku mikroalbuminurii, co pozwala na wczesne wykrycie nefropatii cukrzycowej. Oczy są regularnie sprawdzane pod kątem retinopatii cukrzycowej, czyli uszkodzenia naczyń krwionośnych siatkówki, dlatego często kieruję pacjentów na konsultacje do okulisty. W razie potrzeby współpracuję również z kardiologiem czy nefrologiem, aby zapewnić kompleksową opiekę.
Neuropatia cukrzycowa: Jak rozpoznać i leczyć uszkodzenia nerwów?
Neuropatia cukrzycowa to uszkodzenie nerwów, które jest jednym z najczęstszych powikłań cukrzycy. Może objawiać się drętwieniem, mrowieniem, pieczeniem lub bólem, najczęściej w stopach i dłoniach. W zaawansowanych przypadkach może prowadzić do utraty czucia. Rozpoznanie opiera się na wywiadzie, badaniu fizykalnym (ocena czucia, odruchów) oraz specjalistycznych testach. Leczenie polega przede wszystkim na ścisłej kontroli glikemii, a także na łagodzeniu objawów bólowych za pomocą odpowiednich leków. Edukacja pacjenta w zakresie codziennej pielęgnacji stóp jest tu niezwykle ważna, aby zapobiec dalszym powikłaniom.
Zespół stopy cukrzycowej: Profilaktyka i postępowanie, by uniknąć amputacji
Zespół stopy cukrzycowej to jedno z najgroźniejszych powikłań cukrzycy, które może prowadzić do trudno gojących się ran, owrzodzeń, a w skrajnych przypadkach nawet do amputacji. Jest on wynikiem neuropatii (utraty czucia) i niedokrwienia (uszkodzenia naczyń krwionośnych). Rola diabetologa w tym obszarze jest ogromna koncentruje się na edukacji pacjenta w zakresie profilaktyki: codziennej inspekcji stóp, prawidłowej higieny, noszenia odpowiedniego obuwia. W przypadku pojawienia się jakichkolwiek zmian, kluczowe jest natychmiastowe działanie szybka diagnoza i wdrożenie leczenia, często we współpracy z chirurgiem czy podologiem, aby uniknąć poważnych konsekwencji.
Wybór ścieżki leczenia: Diabetolog na NFZ czy prywatnie?
Decyzja o wyborze ścieżki leczenia u diabetologa czy to w ramach Narodowego Funduszu Zdrowia, czy prywatnie często zależy od indywidualnych potrzeb, możliwości finansowych i pilności sytuacji. Obie opcje mają swoje zalety i wady, a zrozumienie ich różnic pomoże podjąć świadomą decyzję.
Skierowanie do diabetologa: Kto je wystawia i kiedy jest potrzebne?
Aby skorzystać z konsultacji u diabetologa w ramach Narodowego Funduszu Zdrowia (NFZ), niezbędne jest skierowanie. Zazwyczaj wystawia je lekarz podstawowej opieki zdrowotnej (POZ), czyli lekarz rodzinny, który na podstawie wstępnych badań (np. podwyższony poziom glukozy na czczo) lub niepokojących objawów uzna, że konieczna jest konsultacja specjalisty. Skierowanie jest ważne do momentu zakończenia leczenia lub ustabilizowania stanu pacjenta. Bez skierowania wizyta na NFZ nie jest możliwa, co jest istotną różnicą w porównaniu do wizyt prywatnych.
Czas oczekiwania i koszty: Porównanie ścieżki publicznej i prywatnej
Porównanie dostępności i kosztów wizyt u diabetologa w ramach NFZ i prywatnie przedstawia się następująco:
| Aspekt | NFZ | Prywatnie |
|---|---|---|
| Skierowanie | Wymagane od lekarza POZ lub innego specjalisty. | Niewymagane. |
| Czas oczekiwania na wizytę | Może wynosić od kilku tygodni do kilku miesięcy, w zależności od regionu i placówki. | Zazwyczaj od kilku dni do 2 tygodni, często wizyta możliwa w ciągu 24-48 godzin. |
| Koszty wizyty | Bezpłatna (refundowana przez NFZ). | Płatna (koszt od 150 do 350 zł za wizytę, w zależności od specjalisty i miasta). |
| Dostępność badań | Badania zlecone przez diabetologa są zazwyczaj refundowane. | Badania mogą być dodatkowo płatne lub wymagają skierowania od lekarza POZ na NFZ. |
| Częstotliwość wizyt | Zgodnie z harmonogramem NFZ, często z dłuższymi przerwami. | Możliwość częstszych wizyt kontrolnych, w zależności od potrzeb pacjenta. |
Przeczytaj również: Asystent medyczny vs. lekarz asystent: Kto jest kim w szpitalu?
Współpraca z innymi specjalistami: Kiedy diabetolog skieruje Cię do kardiologa lub okulisty?
Cukrzyca to choroba, która wpływa na cały organizm, dlatego współpraca diabetologa z innymi specjalistami jest niezwykle ważna. W mojej praktyce często kieruję pacjentów do:
- Okulisty: W celu regularnego badania dna oka i wczesnego wykrywania retinopatii cukrzycowej.
- Nefrologa: Gdy pojawiają się objawy uszkodzenia nerek (nefropatii cukrzycowej).
- Kardiologa: Ze względu na zwiększone ryzyko chorób sercowo-naczyniowych u pacjentów z cukrzycą.
- Neurologa: W przypadku zaawansowanej neuropatii cukrzycowej.
- Podologa lub chirurga naczyniowego: Gdy pojawiają się problemy ze stopami (zespół stopy cukrzycowej).
- Dietetyka: W celu opracowania szczegółowego planu żywieniowego.
Takie holistyczne podejście zapewnia pacjentowi kompleksową opiekę i minimalizuje ryzyko poważnych powikłań.

